Sirosis Hepatis (Sirosis Hati) adalah penyakit
hati kronis yang tidak diketahui penyebabnya dengan pasti. Telah diketahui
bahwa penyakit ini merupakan stadium terakhir dari penyakit hati kronis dan
terjadinya pengerasan dari hati (Sujono H, 2002).
Sirosis Hepatis (Sirosis Hati) adalah penyakit
hati menahun yang difus ditandai dengan adanya pembentukan jaringan ikat
disertai nodul. Biasanya dimulai dengan adanya proses peradangan nekrosis sel
hati yang luas, pembentukan jaringan ikat dan usaha regenerasi nodul. Distorsi
arsitektur hati akan menimbulkan perubahan sirkulasi mikro dan makro menjadi
tidak teratur akibat penambahan jaringan ikat dan nodul tersebut (Suzanne C.
Smeltzer dan Brenda G. Bare, 2001).
Sirosis Hepatis (Sirosis Hati) adalah penyakit
hati menahun yang difus, ditandai dengan adanya pembentukan jaringan disertai
nodul. Dimulai dengan proses peradangan, nekrosis sel hati yang luas,
pembentukan jaringan ikat dan usaha regenerasi nodul (Iin Inayah, 2004).
Sirosis hati adalah penyakit hati menurun yang difusi
di tandai dengan adanya pembentukan
Jaringan ikat disertai nodul, biasanya di mulai dengan adanya proses
peradangan nekrosis sel hati yang luas. Pembentukan jaringan ikat dan usaha
regenerasi nodul (suzanne C.smeltzer & Brenda G. Bare.2001)
Sirosis hati adalaha prenyakit yang di tandai oleh
adanya peradangan difusi dan menahun pada hati, Diikuti dengan proliferasi
jaringan ikat, degerenasi dan regenerasi sel hati sehingga Timbul kekacauan
dalam susunan parenkim hati (Arif mansjoer, FKUI1999 )
Sirosis hepatic adalah penyakit kronis yang tidak
diketahui sebabnya dengan pasti.Serosis merupakan stadium akhir dari penyakit
hati kronis dan terjadinya pengerasan hati dan dapat menyebabkan kuning karena
terjadinya perubahan warna pada nodul-nodul hati yang terbentuk.
B.
KLASIFIKASI
Secara klinis chirrosis hati dibagi
menjadi:
- Chirrosis hati kompensata, yang berarti belum adanya gejala klinis yang nyata
- Chirrosis hati dekompensata yang ditandai gejala-gejala dan tanda klinik yang jelas. Chirrosis hati kompensata merupakan kelanjutan dari proses hepatitis kronik dan pada satu tingkat tidak terlihat perbedaanya secara klinis, hanya dapat dibedakan melalui biopsi hati.
Secara morfologi Sherrlock membagi
Chirrosis hati bedasarkan besar kecilnya nodul, yaitu:
1.
Makronoduler (Ireguler,
multilobuler)
2.
Mikronoduler (reguler,
monolobuler)
3.
Kombinasi antara bentuk
makronoduler dan mikronoduler.
Menurut Gall seorang ahli penyakit hati,
membagi penyakit chirrosis hati atas:
1.
Chirrosis Postnekrotik, atau
sesuai dengan bentuk sirosis makronoduler atau sirosis toksik atau subcute
yellow, atrophy chirrosis yang terbentuk karena banyak terjadi jaringan
nekrose.
2.
Nutrisional chirrosis , atau
sesuai dengan bentuk sirosis mikronoduler, chirrosis alkoholik, Laennec´s
cirrhosis atau fatty cirrhosis. Chirrosis terjadi sebagai akibat
kekurangan gizi, terutama faktor lipotropik.
3.
Chirrosis Post hepatic,
chirrosis yang terbentuk sebagai akibat setelah menderita hepatitis.
Shiff dan Tumen secara morfologi membagi
atas:
1.
Chirrosis portal laennec
(alkoholik nutrisional), dimana jaringan parut secara khas mengelilingi daerah
portal. Sering disebabkan oleh alkoholis kronis
2.
Chirrosis pascanekrotik, dimana
terdapat pita jaringan parut yang lebar sebagai akibat lanjut dari hepatitis virus akut yang terjadi sebelumnya.
3.
Chirrosis bilier, dimana
pembentukan jaringan parut terjadi dalam hati di sekitar saluran empedu.
Terjadi akibat obstruksi bilier yang kronis dan infeksi (kolangitis).
Bagian hati yang terlibat terdiri atas ruang portal dan periportal tempat kanalikulus biliaris dari masing-masing lobulus hati bergabung untuk membentuk saluran empedu baru. Dengan demikian akan terjadi pertumbuhan jaringan yang berlebihan terutama terdiri atas saluran empedu yang baru dan tidak berhubungan yang dikelilingi oleh jaringan parut.
Bagian hati yang terlibat terdiri atas ruang portal dan periportal tempat kanalikulus biliaris dari masing-masing lobulus hati bergabung untuk membentuk saluran empedu baru. Dengan demikian akan terjadi pertumbuhan jaringan yang berlebihan terutama terdiri atas saluran empedu yang baru dan tidak berhubungan yang dikelilingi oleh jaringan parut.
C.
ETIOLOGI
1.
Sirosis lanec: alkoholisme, hiperlipidemia
2.
Sirosis post nekrotik: hepatic
virus (hepatic B).
3.
Sirosis biliaris:merupakan
obstruksi post hepatic/penyumbatan batu empedu.
Factor
predisposisi:
Hepatitis virus
yang kronis
Penyakit biliar (empedu)
yang berlangsung lama
Malnutrisi yang
berhubungan dengan penyakti pankreatitis DM.
D.
TANDA DAN GEJALA
Penyakit ini mencakup gejala ikterus dan febris yang
intermiten. Pembesaran hati. Pada awal perjalanan sirosis, hati cenderung
membesar dan sel-selnya dipenuhi oleh lemak. Hati tersebut menjadi keras dan
memiliki tepi tajam yang dapat diketahui melalui palpasi. Nyeri abdomen dapat
terjadi sebagai akibat dari pembesaran hati yang cepat dan baru saja terjadi
sehingga mengakibatkan regangan pada selubung fibrosa hati (kapsula Glissoni).
Pada perjalanan penyakit yang lebih lanjut, ukuran hati akan berkurang setelah
jaringan parut menyebabkan pengerutan jaringan hati. Apabila dapat dipalpasi,
permukaan hati akan teraba benjol-benjol (noduler).
Obstruksi Portal dan Asites. Manifestasi lanjut
sebagian disebabkan oleh kegagalan fungsi hati yang kronis dan sebagian lagi
oleh obstruksi sirkulasi portal. Semua darah dari organ-organ digestif praktis
akan berkumpul dalam vena portal dan dibawa ke hati. Karena hati yang sirotik
tidak memungkinkan pelintasan darah yang bebas, maka aliran darah tersebut akan
kembali ke dalam limpa dan traktus gastrointestinal dengan konsekuensi bahwa
organ-organ ini menjadi tempat kongesti pasif yang kronis; dengan kata lain,
kedua organ tersebut akan dipenuhi oleh darah dan dengan demikian tidak dapat
bekerja dengan baik. Pasien dengan keadaan semacam ini cenderung menderita
dispepsia kronis atau diare. Berat badan pasien secara berangsur-angsur
mengalami penurunan. Cairan yang kaya protein dan menumpuk di rongga peritoneal
akan menyebabkan asites.
Hal ini ditunjukkan melalui perfusi akan adanya
shifting dullness atau gelombang cairan. Splenomegali juga terjadi.
Jaring-jaring telangiektasis, atau dilatasi arteri superfisial menyebabkan
jaring berwarna biru kemerahan, yang sering dapat dilihat melalui inspeksi
terhadap wajah dan keseluruhan tubuh. Varises Gastrointestinal. Obstruksi
aliran darah lewat hati yang terjadi akibat perubahan fibrofik juga
mengakibatkan pembentukan pembuluh darah kolateral sistem gastrointestinal dan
pemintasan (shunting) darah dari pernbuluh portal ke dalam pernbuluh darah
dengan tekanan yang lebih rendah. Sebagai akibatnya, penderita sirosis sering
memperlihatkan distensi pembuluh darah abdomen yang mencolok serta terlihat
pada inspeksi abdomen (kaput medusae), dan distensi pembuluh darah di seluruh
traktus gastrointestinal.
Esofagus, lambung dan rektum bagian bawah merupakan
daerah yang sering mengalami pembentukan pembuluh darah kolateral. Distensi pembuluh darah ini akan membentuk
varises atau temoroid tergantung pada lokasinya. Karena fungsinya bukan untuk
menanggung volume darah dan tekanan yang tinggi akibat sirosis, maka pembuluh
darah ini dapat mengalami ruptur dan menimbulkan perdarahan. Karena itu,
pengkajian harus mencakup observasi untuk mengetahui perdarahan yang nyata dan
tersembunyi dari traktus gastrointestinal. Kurang lebih 25% pasien akan
mengalami hematemesis ringan; sisanya akan mengalami hemoragi masif dari ruptur
varises pada lambung dan esofagus. Edema. Gejala lanjut lainnya pada sirosis
hepatis ditimbulkan oleh gagal hati yang kronis. Konsentrasi albumin plasma
menurun sehingga menjadi predisposisi untuk terjadinya edema. Produksi
aldosteron yang berlebihan akan menyebabkan retensi natrium serta air dan
ekskresi kalium.
Defisiensi Vitamin dan
Anemia. Karena pembentukan, penggunaan dan penyimpanan vitamin tertentu yan
tidak memadai (terutama vitamin A, C dan K), maka tanda-tanda defisiensi
vitamin tersebut sering dijumpai, khususnya sebagai fenomena hemoragik yang
berkaitan dengan defisiensi vitamin K. Gastritis kronis dan gangguan fungsi
gastrointestinal bersama-sama asupan diet yang tidak adekuat dan gangguan
fungsi hati turut menimbulkan anemia yang sering menyertai sirosis hepatis.
Gejala anemia dan status
nutrisi serta kesehatan pasien yang buruk akan mengakibatkan kelelahan hebat
yang mengganggu kemampuan untuk melakukan aktivitas rutin sehari-hari. Kemunduran
Mental. Manifestasi klinik lainnya adalah kemunduran fungsi mental dengan
ensefalopati dan koma hepatik yang membakat. Karena itu, pemeriksaan neurologi
perlu dilakukan pada sirosis hepatis dan mencakup perilaku umum pasien,
kemampuan kognitif, orientasi terhadap waktu serta tempat, dan pola bicara.
E.
PATOFISIOLOGI
Minuman yang mengandung alkohol dianggap sebagai factor utama terjadinya sirosis hepatis.
Selain pada peminum alkohol, penurunan asupan protein uga dapat menimbulkan
kerusakan pada hati, Namun demikian, sirosis juga pernah terjadi pada individu
yang tidak memiliki kebiasan minum dan pada individu yang dietnya normal tapi
dengan konsumsi alkohol yang tinggi. Faktor lain diantaranya termasuk pajanan
dengan zat kimia tertentu (karbon tetraklorida, naftalen, terklorinasi, arsen
atau fosfor) atau infeksi skistosomiastis dua kali lebih banyak daripada wanita
dan mayoritas pasien sirosis berusia 40 – 60 tahun.
Sirosis laennec merupakan
penyakit yang ditandai oleh nekrosis yang melibatkan sel-sel hati dan
kadang-kadang berulang selama perjalanan penyakit sel-sel hati yang dihancurkan
itu secara berangsur-angsur digantikan oleh jaringan parut yang melampaui
jumlah jaringan hati yang masih berfungsi. Pulau-pulau jaringan normal yang
masih tersisa dan jaringan hati hasil regenerasi dapat menonjal dari
bagian-bagian yang berkonstriksi sehingga hati yang sirotik memperlihatkan
gambaran mirip paku sol sepatu berkepala besar (hobnail appearance) yang khas.
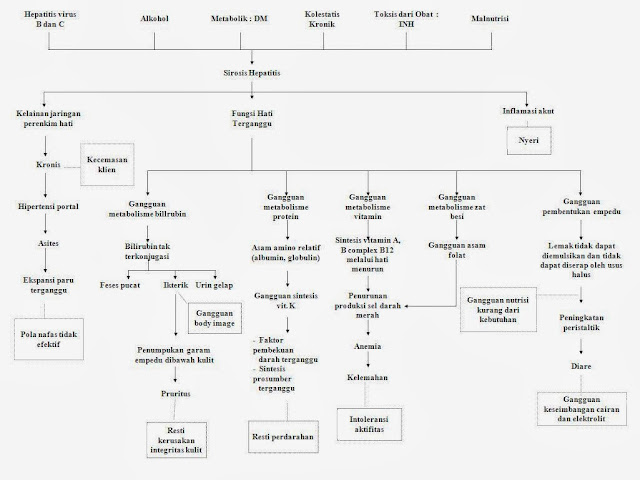
F. PATHWAY
G. KOMPLIKASI
Bila penyakit sirosis hati berlanjut progresif, maka gambaran
klinis, prognosis, dan pengobatan tergantung pada 2 kelompok besar komplikasi :
1.
Kegagalan hati (hepatoseluler)
: timbul spider nevi, eritema Palmaris, atrofi testis, ginekomastia, ikterus,
ensefalopati, dll.
2.
Hipertensi portal : dapat
menimbulkan splenomegali, pemekaran pembuluh vena esophagus/cardia, caput
medusa, hemoroid, vena kolateral dinding perut.
Bila penyakit berlanjut maka dari kedua komplikasi
tersebut dapat timbul komplikasi dan berupa :
a.
Asites.
b.
Ensefalopati.
c.
Peritonitis bacterial spontan.
d.
Sindrom hepatorenal.
e.
Transformasi kea rah kanker
hati primer (hepatoma).
H. PEMERIKSAAN PENUNJANG
1.
Pemeriksaan Laboratorium
a.
Pada darah dijumpai HB rendah,
anemia normokrom nomosister, hipokrom mikrosister/hipokrom makrosister.
b.
Kenaikan kadar enzim
transaminase-SGOT, SGPT bukan merupakan petunjuk berat ringannya kerusakan
parenkim hati, kenaikan kadar ini timbul dalam serum akibat kebocoran dari sel
yang rusak, pemeriksaan billirubin, transaminase dan gamma GT tidak meningkat
pada sirosis inaktif.
c.
Albumin akan merendah karena
kemampuan sel hati yang berkurang, dan juga globulin yang naik merupakan
cerminan daya tahan sel hati yang kurang dan menghadapi stress.
d.
Pemeriksaan CHE
(kolinesterasi). Ini penting karena bila kadar CHE turun, kemampuan sel hati
turun, tapi bila CHE normal/tambah turun akan menunjukkan prognosis jelek.
e.
Kadar elektrolit penting dalam
penggunaan diuretic dan pembatasan garam dalam diet, bila ensefalopati, kadar
Na turun dari 4 meg/L menunjukkan kemungkinan telah terjadi sindrom
hepatorenal.
f.
Pemeriksaan marker serologi
seperti virus, HbsAg/HbsAb, HbcAg, HcvRNA, untuk menentukan etiologi sirosis
hati dan pemeriksaan AFP (Alfa Feto Protein) penting dalam menentukan apakah
telah terjadi transformasi ke arah keganasan.
2.
Pemeriksaan Penunjang Lainnya
a.
Radiologi : dengan barium
swallow dapat dilihat adanya varises esophagus untuk konfirmasi hipertensi
portal.
b.
Esofagoskopi : dapat dilihat
varises esophagus sebagai komplikasi sirosis hati/hipertensi portal.
c.
Ultrasonografi : pada saat
pemeriksaan USG sudah mulai dilakukan sebagai alat pemeriksaan rutin pada
penyakit hati.
I.
PENATALAKSANAAN
Terapi dan prognosis sirosis hati tergantung pada derajat
komplikasi kegagalan hati dan hipertensi portal. Dengan kontrol pasien yang
teratur pada fase dini akan dapat dipertahankan keadaan kompensasi dalam jangka
panjang dan kita dapat memperpanjang timbulnya komplikasi.
1.
Pasien dalam keadaan kompensasi
hati yang baik cukup dilakukan control yang teratur, istirahat yang cukup,
susunan TKTP.
2.
Pasien sirosis hati dengan
sebab yang diketahui, seperti : alcohol, dan obat-obatan lain dianjurkan
menghentikan penggunaannya. Alcohol akan mengurangi pemasukan protein ke dalam
tubuh. Hemokromatosis, dihentikan pemakaian preparat yang mengandung besi atau
terapi kelasi (desperioxamine). Dilakukan vanaseksi 2x seminggu sebanyak 500cc
selama setahun. Pada penyakit willson (penyakit metabolic yang diturunkan)
diberikan D-penicilamine 20 mg/kg BB/hari yang akan mengikat kelebihan cuprum,
dan menambah ekskresi melalui urine. Pada hepatitis kronik autoimun diberikan
kortikosteroid, pada keadaan lain dilakukan terapi terhadap komplikasi yang timbul.
a.
Untuk asites, diberikan diet
rendah garam 0,5 g/hari dan total cairan 1,5 L/hari. Spirolakton dimulai dengan
dosis awal 4 x 25 mg/hari dinaikkan sampai total dosis 800 mg sehari, bila
perlu dikombinasi dengan furosemid.
b. Perdarahan varises esophagus.
Pasien dirawat di RS sebagai kasus perdarahan saluran cerna. Pertama melakukan
pemangan NGT, disamping melakukan aspirasi cairan lambung. Bila perdarahan
banyak, tekanan sistolik 100 x/menit atau Hb 9 g% dilakukan pemberian
dekstrosa/salin dan tranfusi darah secukupnya. Diberikan vasopresin 2 amp. 0,1
g dalam 500 cc cairan d 5 % atau salin pemberian selama 4 jam dapat diulang 3
kali. Dilakukan pemasangan SB tube untuk menghentikan perdarahan varises. Dapat
dilakukan skleroterapi sesudah dilakukan endoskopi kalau ternyata perdarahan
berasal dari pecahnya varises. Operasi pintas dilakukan pada child AB atau dilakukan transeksi esophagus
(operasi Tannerso). Bila tersedia fasilitas dapat dilakukan foto koagulasi
dengan laser dan heat probe. Bila tidak tersedia fasilitas diatas, untuk
mencegah rebleeding dapat diberikan propanolol.
c. Untuk ensefalopati dilakukan koreksi
factor pencetus seperti pemberian KCL pada hipokalemia, aspirasi cairan lambung
bagi pasien yang mengalami perdarahan pada varises, dilakukan klisma, pemberian
neomisin per oral. Pada saat ini sudah mulai dikembangkan transplantasi hati
dengan menggunakan bahan Cadaveric Liver.
d. Terapi yang diberikan berupa antibiotic
seperti cefotaxime 2 g/8 jam I.V. amoxicillin, aminoglikosida.
e. Sindrom hepatorenal/nefropati hepatic,
terapinya adalah imbangan air dan garam diatur dengan ketat, atasi infeksi
dengan pemberian antibiotic, dicoba melakukan parasentesis abdominal dengan
ekstra hati-hati untuk memperbaiki aliran vena cava, sehingga timbul perbaikan
pada curah jantung dan fungsi ginjal.
ASUHAN KEPERAWATAN SIROSIS HEPATIS
PENGKAJIAN FOKUS
A.
IDENTITAS KLIEN
Nama:
Tempet/tanggal lahir:
Usia:
Agama:
Suku:
Status perkawinan:
Pendidikan:
Bahasa yang digunakan:
Alamat:
Dx medik:
B. IDENTITAS PENANGGUNG JAWAB
Nama:
Alamat:
Hubungan dengan klien:
C. RIWAYAT
KEPERAWATAN MASA LALU
Penyakit yang pernah diderita:
Kebiasaan buruk:
Penyakit keturunan :
Alergi :
Operasi:
D. RIWAYAT
KEPERAWATAN SEKARANG
Alasan masuk:
Tindakan/terapi yang sudah diterima:
Keluhan utama:
E.
PENGKAJIAN PERPOLA KESEHATAN
1.
Persepsi
kesehatan dan pemeliharaan kesehatan
Sebelum sakit:
Bagaimana klien menjaga kesehatan?
Bagaimana cara menjaga kesehatan?
Saat
sakit:
Apakah klien tahu tentang penyakitnya?
Tanda dan gejala apa yang sering muncul
jika terjadi rasa sakit?
Apa yang dilakukan jika rasa sakitnya
timbul?
Apakah pasien tahu penyebab dari rasa
sakitnya?
Tanda dan gejala apa yang sering muncul
jika terjadi rasa sakit?
2.
Nutrisi
metabolik
Sebelum sakit:
Makan/minu; frekuensi, jenis, waktu, volume,porsi?
Apakah ada mengkonsumsi obat-obatn seperti
vitamin?
Saat sakit:
Apakah klien merasa mual/muntah/sulit
menelan?
Apakah klien mengalami anoreksia?
Makan/minu; frekuensi, jenis, waktu, volume,
porsi?
3.
Eliminasi
Sebelum sakit:
Apakah BAB/BAK teratur; frekuensi, warna, konsistensi,
keluhan nyeri?
Apakah mengejan saat BAB/BAK sehingga
berpengaruh pada pernapasan?
Saat sakit:
Apakah BAB/BAK teratur; frekuensi, waktu, warna,
konsistensi, keluhan nyeri?
4.
Aktivitas
dan latihan
Sebelum sakit:
Apakah bisa melakukan aktivitas sehari-hari
dalam memenuhi kebutuhan sehari-hari?
Apakah mengalami kelelahan saat
aktifvitas?
Apakah mengalami sesak nafas saat
beraktivitas?
Saat sakit:
Apakah memerlukan bantuan saat
beraktivitas (penkes, sebagian, total)?
Apakah ada keluhan saat beraktivitas (sesak,
batuk)?
5.Tidur dan istirahat
Sebelum sakit:
Apakah tidur klien terganggu?
Berapa lama, kualitas tidur (siang
dan/malam ?
Kebiasaan sebelum tidur?
Saat sakit:
Apakah tidur klien terganggu, penyebab?
Berapa lama, kualitas tidur (siang
dan/malam) ?
Kebiasaan sebelum tidur?
6.Kognitif dan persepsi sensori
Sebelum sakit:
Bagaimana menghindari rasa sakit?
Apakah mengalami penurunan fugsi
pancaindera, apa saja?
Apakah menggunakan alat bantu (kacamata)?
Saat sakit:
Bagaimana menghindari rasa sakit?
Apakah mengalami nyeri (PQRST)?
Apakah mengalami penurunan fugsi
pancaindera, apa saja?
Apakah merasa pusing?
7.Persepsi dan konsep diri
Sebelum sakit:
Bagaimana klien menggambarkan dirinya?
Saat sakit:
Bagaimana pandangan pasien dengan dirinya
terkait dengan penyakitnya?
Bagaimana harapan klien terkait dengan
penyakitnya?
8.Peran dan hubungan dengan sesama
Sebelum sakit
Bagaimana hubungan klien dengan sesama?
Saat sakit:
BagaimanA hubungan dengan orang lain (teman,
keluarga, perawat, n dokter)?
Apakah peran/pekerjaan terganggu, siapa
yang menggantikan?
9.Reproduksi dan seksualitas
Sebelum sakit:
Apakah ada gangguan hubungan seksual
klien?
Saat sakit:
Apakah ada gangguan hubungan seksual
klien?
10. Mekanisme koping dan toleransi terhadap
stres
Sebelum sakit:
Bagaimana menghadapi masalah?
Apakah klien stres dengan penyakitnya?
Bagaimana klien mengatasinya?
Siapa yang biasa membantu
mengatasi/mencari solusi?
Saat sakit:
Bagaimana menghadapi masalah?
Apakah klien stres dengan penyakitnya?
Bagaimana klien mengatasinya?
Siapa yang biasa membantu
mengatasi/mencari solusi?
11. Nilai dan kepercayaan
Sebelum sakit:
Bagaimana kebiasaan dalam menjalankan
ajaran Agama?
Saat sakit:
Apakah ada tindakan medis yang
bertentangan kepercayaan?
Apakah penyakit yang dialami mengganggu
dalam menjalankan ajaran Agama yang dianut?
Bagaimana persepsi terkait dengan penyakit
yang dialami dilihat dari sudut pandang nilai dan kepercayaan?
F. PEMERIKSAAN FISIK
1.
Keadaan
umum:
Tidak tampak sakit: mandiri, tidak terpasang alat medis
Tampak sakit ringan: bedrest, terpasang infus
Tampak sakit sedang: bedrest, lemah, terpasang infus, alat medis
Tampak sakit berat:menggunakan oksigen, coma
2.
Kesadaran:
Kuantitatif:
Mata :
Spontan(4)
Atas permintaan(3)
Rangsang nyeri(2)
Tidak bereaksi(1)
Verbal:
Orientasi baik(5)
Jawaban kacau(4)
Kata-kata sepatah(3)
Merintis/mengerang(2)
Tidak bersuara(1)
Motorik:
Menurut perintah(6)
Reaksi setempat(5)
Menghindar(4)
Fleksi abnormal(3)
Ekstensi nyeri(2)
Tidak bereaksi(1)
Kualitatif: compos mentis, apatis, somnolen, sopor, soporcoma, coma?
3.
Tanda
vital:
T: hipertermi?
N: cepat, tidak teratur, frekuensi, irama,volume?
RR: cepat, irama, jenis, frekuensi,
TD:?
SPO :?
:?
4.
Status
gizi: TB, BB, BBN, BBI?
5.
Pemeriksaan
sistemik:
Kepala:
Dada/paru-paru:
Inspeksi?
Palpasi?
Perkusi ?
Auskultasi?
Jantung:
Inspeksi?
Palpasi?
Perkusi ?
Auskultasi?
Abdomen:
Inspeksi?
Palpasi?
Perkusi ?
Auskultasi?
Ekstremitas :
G. PEMERIKSAAN PENUNJANG
1.
Laboratorium
darah?
2.
USG?
3.
Foto
thorak?
4.
ECHO?
H. TERAPI
Terapi yang didapat: nama oabat, dosis, waktu, rute, indikasi?
I. DIAGNOSA KEPERAWATAN DAN INTERVENSI
1.
Pola
napas tidak efektif berhubungan dengan hiperventilasi, nyeri, cemas, kelelahan
otot pernapasan, defornitas dinding dada
Intervensi:
1)
Monitor
TTV; TD, N, RR
R/mengetahui keadaan klien
2)
Monitor
kemampuan aktivitas klien
R/mengetahui kemampuan klie
3)
Anjurkan
untuk bedrest
R/mempercepat pemulihan kondisi
4)
Beri
posisi semifowler
R/memenuhi kebutuhan oksigen
5)
Bantu
aktivitas klien secara bertahap
R/mengurangi beban kerja klien
6)
Beri
cukup nutrisi sesuai dngan diet
R/mempercepat pemulihan kondisi
7)
Kolaborasi/lanjutkan
terapi oksigen
R/mencukupi kebutuhan oksigen
2.
Nyeri
akut berhubungan dengan agen injuri biologis
Intervensi:
1)
Monitor
derajat dan kualitas nyeri (PQRST)?
R/mengetahui rasa nyeri yang dirasakan
2)
Ajarkan
teknik distraksi/relaksasi
R/mengurangi rasa nyeri
3)
Beri
posisi nyaman
R/untuk mengurangi rasa nyeri
4)
Beri posisi semifowler
R/memenuhi kebutuhan oksigen
5)
Kolaborasi/lanjutkan
pemberian analgetik; nama, dosis, waktu, cara, indikasi
R/mengurangi rasa nyeri
3.
Perfusi
jaringan serebral/ferifer tidak efektik berhubungan dengan aliran arteri
terhamba
Intervensi:
1)
Monitor
TTV; TD, N, RR
R/mengetahui keadaan klien
2)
Monitor capiler refill
R/mengetahui status keadaan klien
3)
Monitor
kemampuan aktivitas klien
R/mengetahui kemampuan klie
4)
Anjurkan untuk bedrest
R/mempercepat pemulihan kondisi
5)
Beri posisi semifowler
R/memenuhi kebutuhan oksigen
6)
Bantu
aktivitas klien secara bertahap
R/mengurangi beban kerja klien
7)
Cegah fleksi tungkai
R/menghindari penurunan staus kesadaran klien
8)
Beri
cukup nutrisi sesuai dngan diet
R/mempercepat pemulihan kondisi
9)
Kolaborasi/lanjutkan
terapi oksigen
R/mencukupi kebutuhan oksigen
10)
Kolaborasi/lanjutkan
therapi trasfusi
R/mempercepat pemulihan kondisi klien
11)
Kolaborasi/lanjutkan
pemberian obat; nama, dosis, waktu, cara
R/mempercepat proses penyembuhan
4.
Ketidakseimbangan nutrisi kurang dari kebutuhan berhubungan dengan
ketidakmampuan dalam memasukkan, mencerna, mengabsorbsi makanan karena faktor
biologi
Intervensi:
Intervensi:
1)
Monitor berat badan
R/mengetahui perubahan berat badan klien
2)
Monitor adanya mual dan muntah
R/mengetahui keadaan klien
3)
Monitor tonus otot, rambut merah dan mudah patah
R/mengetahui status kesehatan klien
4)
Monitor intake makanan/minuman
R/mengetahui nutrisi yang dikonsumsi klien
5)
Anjurkan untuk bedrest
R/mempercepat pemulihan kondisi
6)
Anjurkan makan sedikit dan sering
R/supaya tidak mual dan tidak muntah
7)
Anjurkan
klien untuk meningkatkan makanan yang mengandung zat besi, Vit B12 & tinggi protein & Vit C
R/mempercepat pemulihan kondisi klien
8)
Kolaborasi/lanjutkan
pemberian obat; nama, dosis, waktu, cara
R/mempercepat penyembuhan
5.
Resiko infeksi berhubungan dengan pertahanan primer tidak adekuat, prosedur
invasif, pertahanan sekunder tidak adekuat.
Intervensi:
1)
Monitor
tanda-tanda peradangan
R/untuk melihat tanda-tanda peradangan
2)
Monitor
pemeriksaan Lab darah
R/untuk melihat hasil lab darah
3)
Cuci tangan
sebelum dan sesudah melakukan tindakan
R/untuk menghindari inos
4)
Anjurkan untuk bedrest
R/mempercepat pemulihan kondisi
5)
Batasi pengunjung
R/untuk mencegah inos
6)
Rawat
luka setiap hari dengan teknik steril
R/mencegah infeksi
7)
Beri nutrisi tinggi zat besi, vitamin C
R/untuk membantu proses penyembuhan luka
8)
Kolaborasi/lanjutkan pemberian obat antibiotik; nama,
dosis, waktu, cara, indikasi
R/mempercepat penyembuhan
DAFTAR
PUSTAKA
Joane C. Mc.
Closkey, Gloria M. Bulechek, 2006, Nursing Interventions Classification
(NIC), Mosby Year-Book, St. Louis
Kuncara, H.Y,
dkk, 2002, Buku Ajar Keperawatan Medikal-Bedah Brunner & Suddarth, EGC,
Jakarta
Marion Johnson,
dkk, 2000, Nursing Outcome Classifications (NOC), Mosby Year-Book, St.
Louis
Marjory Gordon, dkk, 2001, Nursing
Diagnoses: Definition & Classification 2001-2002, NANDA
Smeltzer, Suzanne C dan Brenda G. Bare. (2001).
Keperawatan medikal bedah 2. (Ed 8). Jakarta: Penerbit Buku Kedokteran (EGC).
Soeparman. (2004). Ilmu Penyakit Dalam, Balai
Penerbit FKUI, Jakarta.
Smeltzer,
Suzanne C dan Brenda G. Bare. (2001). Keperawatan medikal bedah 2. (Ed 8).
Jakarta: Penerbit Buku Kedokteran (EGC).
Doenges,
Marilynn E, Mary Frances Moorhouse dan Alice C. Geisser. (1999). Rencana asuhan
keperawatan : pedoman untuk perencanaan dan pendokumentasian perawatan pasien.
Jakarta: Penerbit Buku Kedokteran (EGC).
Tjokronegoro dan
Hendra Utama. (1996). Ilmu penyakit dalam jilid 1. Jakarta: FKUI.
Price, Sylvia A
dan Lorraine M. Wilson. (1994). Patofisiologi, konsep klinis proses-proses
penyakit. Jakarta: Penerbit EGC.
Soeparman. 1987.
Ilmu Penyakit Dalam Jilid I. Jakarta : FKUI.
Doenges,
Marilynn E. 2000. Rencana Asuhan Keperawatan . Jakarta : EGC
Mansjoer, Arif.
2000. Kapita Selekta Kedokteran. Edisi ke III. Jilid Ke 2. FKUI : Media
Aesculapius.
Sloane, Ethel.
2003. Anatomi dan Fisiologi untuk Pemula. Jakarta : EGC
Smeltzer,
Suzanne C. 2002. Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth.
Jakarta : EGC.
Wong, Donna L.
2003. Pedoman Klinis Keperawatan Pediatrik. Jakarta : EGC
Rudolf. 2006. Buku
Ajar Pediatrik. Jakarta : EGC
Hasan, Rupseno.
2005. Ilmu Kesehatan Anak. Jakarta : FKUI

Tidak ada komentar:
Posting Komentar