Fraktur adalah putusnya hubungan
normal suatu tulang atau tulang rawan yang disebabkan oleh kekerasan (Oerswari,
1989).
Fraktur atau patah tulang adalah
terputusnya kontinuitas jaringan tulang atau tulang rawan yang umumnya
disebabkan oleh rudapaksa (Mansjoer, 2000)
Fraktur tertutup adalah bila tidak
ada hubungan patah tulang dengan dunia luar.
Fraktur terbuka adalah fragmen
tulang meluas melewati otot dan kulit, dimana potensial untuk terjadi infeksi
(Sjamsuhidajat, 1999).
Fraktur femur adalah terputusnya
kontinuitas batang femur yang bisa terjadi akibat trauma langsung (kecelakaan
lalu lintas, jatuh dari ketinggian), dan biasanya lebih banyak dialami oleh
laki-laki dewasa. Patah pada daerah ini dapat menimbulkan perdarahan yang cukup
banyak, mengakibatkan penderta jatuh dalam syok (FKUI, 1995).
Fraktur olecranon adalah fraktur yang
terjadi pada siku yang disebabkan oleh kekerasan langsung, biasanya kominuta
dan disertai oleh fraktur lain atau dislokasi anterior dari sendi tersebut
(FKUI, 1995).
B. ETIOLOGI
Menurut Sachdeva (1996), penyebab
fraktur dapat dibagi menjadi tiga yaitu :
1. Cedera traumatic. Cedera traumatik
pada tulang dapat disebabkan oleh :
a. Cedera langsung berarti pukulan
langsung terhadap tulang sehingga tulang patah secara spontan. Pemukulan
biasanya menyebabkan fraktur melintang dan kerusakan pada kulit diatasnya.
b. Cedera tidak langsung berarti
pukulan langsung berada jauh dari lokasi benturan, misalnya jatuh dengan tangan
berjulur dan menyebabkan fraktur klavikula.
c. Fraktur yang disebabkan kontraksi
keras yang mendadak dari otot yang kuat.
2. Fraktur Patologik
Dalam hal ini kerusakan tulang
akibat proses penyakit dimana dengan trauma minor dapat mengakibatkan fraktur
dapat juga terjadi pada berbagai keadaan berikut:
a. Tumor tulang (jinak atau ganas):
pertumbuhan jaringan baru yang tidak terkendali dan progresif.
b. Infeksi seperti osteomielitis :
dapat terjadi sebagai akibat infeksi akut atau dapat timbul sebagai salah satu
proses yang progresif, lambat dan sakit nyeri.
c. Rakhitis : suatu penyakit tulang
yang disebabkan oleh defisiensi Vitamin D yang mempengaruhi semua jaringan
skelet lain, biasanya disebabkan oleh defisiensi diet, tetapi kadang-kadang
dapat disebabkan kegagalan absorbsi Vitamin D atau oleh karena asupan kalsium
atau fosfat yang rendah.
3. Secara spontan: disebabkan oleh
stress tulang yang terus menerus misalnya pada penyakit polio dan orang yang
bertugas di kemiliteran.
C.
KLASIFIKASI
Penampikan fraktur dapat sangat bervariasi tetapi
untuk alasan yang praktis , dibagi menjadi beberapa kelompok, yaitu:
1.
Berdasarkan sifat fraktur (luka yang ditimbulkan).
a. Faktur Tertutup (Closed), bila tidak
terdapat hubungan antara fragmen tulang dengan dunia luar, disebut juga fraktur
bersih (karena kulit masih utuh) tanpa komplikasi.
b.Fraktur
Terbuka (Open/Compound), bila terdapat
hubungan antara hubungan antara fragmen tulang dengan dunia luar karena adanya
perlukaan kulit.
2.
Berdasarkan komplit atau ketidakklomplitan fraktur.
a. Fraktur Komplit, bila garis patah melalui
seluruh penampang tulang atau melalui kedua korteks tulang seperti terlihat
pada foto.
b.Fraktru
Inkomplit, bila garis patah tidak melalui seluruh penampang tulang seperti:
1) Hair Line Fraktur (patah retidak rambut)
2) Buckle atau Torus Fraktur, bila terjadi lipatan dari satu korteks
dengan kompresi tulang spongiosa di bawahnya.
3) Green Stick Fraktur, mengenai satu korteks dengan angulasi korteks
lainnya yang terjadi pada tulang panjang.
3.
Berdasarkan bentuk garis patah dan hubbungannya
dengan mekanisme trauma.
a. Fraktur Transversal: fraktur yang arahnya
melintang pada tulang dan merupakan akibat trauma angulasi atau langsung.
b.Fraktur
Oblik: fraktur yang arah garis patahnya membentuk sudut terhadap sumbu tulang
dan meruakan akibat trauma angulasijuga.
c. Fraktur Spiral: fraktur yang arah garis
patahnya berbentuk spiral yang disebabkan trauma rotasi.
d.
Fraktur
Kompresi: fraktur yang terjadi karena trauma aksial fleksi yang mendorong
tulang ke arah permukaan lain.
e. Fraktur Avulsi: fraktur yang diakibatkan
karena trauma tarikan atau traksi otot pada insersinya pada tulang.
4.
Berdasarkan jumlah garis patah.
a. Fraktur Komunitif: fraktur dimana garis
patah lebih dari satu dan saling berhubungan.
b.Fraktur
Segmental: fraktur dimana garis patah lebih dari satu tapi tidak berhubungan.
c. Fraktur Multiple: fraktur dimana garis patah lebih dari satu tapi tidak
pada tulang yang sama.
5.
Berdasarkan pergeseran fragmen tulang.
a. Fraktur Undisplaced (tidak bergeser): garis patah lengkap tetapi kedua
fragmen tidak bergeser dan periosteum masih utuh.
b.Fraktur Displaced (bergeser): terjadi pergeseran
fragmen tulang yang juga
disebut lokasi fragmen, terbagi atas:
1) Dislokasi ad longitudinam cum contractionum (pergeseran searah sumbu dan overlapping).
2) Dislokasi ad axim (pergeseran yang membentuk sudut).
3) Dislokasi ad latus (pergeseran dimana kedua fragmen saling menjauh).
6. Berdasarkan posisi frakur: Sebatang
tulang terbagi menjadi tiga bagian :
a. 1/3 proksimal
b.1/3 medial
c. 1/3 distal
7. Fraktur
Kelelahan: fraktur akibat tekanan yang berulang-ulang.
8. Fraktur Patologis: fraktur yang
diakibatkan karena proses patologis tulang: Pada fraktur tertutup ada klasifikasi
tersendiri yang berdasarkan keadaan jaringan lunak sekitar trauma, yaitu:
a. Tingkat 0: fraktur biasa dengan sedikit
atau tanpa ceddera jaringan lunak sekitarnya.
b.Tingkat
1: fraktur dengan abrasi dangkal atau memar kulit dan jaringan subkutan.
c. Tingkat 2: fraktur yang lebih berat dengan
kontusio jaringan lunak bagian dalam dan pembengkakan.
d.
Tingkat
3: cedera berat dengan kerusakan jaringan lunak yang nyata ddan ancaman
sindroma kompartement.
D. TANDA DAN GEJALA
1. Deformitas:
Daya terik kekuatan otot menyebabkan fragmen tulang berpindah dari tempatnya perubahan keseimbangan dan contur terjadi seperti: rotasi pemendekan tulang, penekanan tulang.
Daya terik kekuatan otot menyebabkan fragmen tulang berpindah dari tempatnya perubahan keseimbangan dan contur terjadi seperti: rotasi pemendekan tulang, penekanan tulang.
2. Bengkak : edema muncul secara cepat
dari lokasi dan ekstravaksasi darah dalam jaringan yang berdekatan dengan
fraktur
3. Echumosis dari Perdarahan
Subculaneous
4. Spasme otot spasme involunters dekat
fraktur
5. Tenderness/keempukan
6. Nyeri mungkin disebabkan oleh spasme
otot berpindah tulang dari tempatnya dan kerusakan struktur di daerah yang
berdekatan.
7.
Kehilangan sensasi (mati rasa, mungkin terjadi dari
rusaknya saraf/perdarahan)
8. Pergerakan abnormal
9. Shock hipovolemik hasil dari
hilangnya darah
10. Krepitasi (Black, 1993).
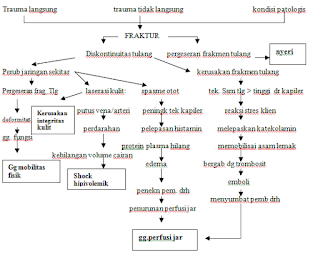
E. PATHWAY
F. FATOFISIOLOGI
Fraktur terjadi apabila ada suatu trauma
yang mengenai tulang, dimana trauma tersebut kekuatannya melebihi kekuatan tulang, ada 2 faktor yang
mempengaruhi terjadinya fraktur yaitu ekstrinsik (meliputi
kecepatan, sedangkan durasi trauma
yang mengenai
tulang, arah dan kekuatan), intrinsik (meliputi kapasitas tulang
mengabsorbsi energi
trauma, kelenturan, kekuatan adanya densitas tulang tulang. yang dapat menyebabkan terjadinya patah pada tulang bermacam-macam antara lain trauma (langsung dan tidak langsung), akibat keadaan patologi serta secara spontan. Trauma langsung menyebabkan tekanan langsung pada tulang dan terjadi fraktur pada daerah tekanan. Trauma tidak langsung
terjadi apabila trauma dihantarkan ke daerah yang lebih jauh dari daerah fraktur, pada keadaan ini
biasanya jaringan lunak
tetap utuh. Tekanan pada tulang
dapat berupa teknan berputar, membengkok, kompresi bahkan tarikan. Sementara kondisi patologis disebabkan
karena kelemahan tuklang sebelumnya akibat kondisi patologis yang terj adi di dalam tulang. Akibat trauma pada tulang
tergantung pada j enis trauma, kekuatan dan arahnya. Sementara fraktur spontan terjadi akibat stress tulang yang terjadi terus menerus misalnya pada orang yang bertugas kemiliteran.
G.
KOMPLIKASI
1.
Komplikasi Awal
a.
Kerusakan Arteri: Pecahnya arteri karena trauma
bisa ditandai dengan tidak adanya nadi, CRT menurun, cyanosis bagian distal,
hematoma yang lebar, dan dingin pada ekstrimitas yang disebabkan oleh tindakan
emergensi splinting, perubahan posisi pada yang sakit, tindakan reduksi, dan
pembedahan.
b. Kompartement Syndrom: Kompartement Syndrom merupakan komplikasi serius yang terjadi
karena terjebaknya otot, tulang, saraf, dan pembuluh darah dalam jaringan
parut. Ini disebabkan oleh oedema atau perdarahan yang menekan otot, saraf, dan
pembuluh darah. Selain itu
karena tekanan dari luar seperti gips dan embebatan yang terlalu kuat.
c. Fat Embolism
Syndrom: Fat Embolism Syndrom
(FES) adalah komplikasi serius yang sering terjadi pada kasus fraktur tulang
panjang. FES terjadi karena sel-sel lemak yang dihasilkan bone marrow kuning
masuk ke aliran darah dan menyebabkan tingkat oksigen dalam darah rendah yang
ditandai dengan gangguan pernafasan, tachykardi, hypertensi, tachypnea, demam.
d.
Infeksi: System pertahanan tubuh rusak bila ada trauma pada jaringan. Pada trauma orthopedic infeksi dimulai pada kulit (superficial) dan
masuk ke dalam. Ini biasanya terjadi pada kasus fraktur terbuka, tapi bisa juga
karena penggunaan bahan lain dalam pembedahan seperti pin dan plat.
e.
Avaskuler Nekrosis: Avaskuler Nekrosis (AVN)
terjadi karena aliran darah ke tulang rusak atau terganggu yang bisa menyebabkan nekrosis tulang dan diawali dengan adanya
Volkman’s Ischemia.
f.
Shock: Shock terjadi karena kehilangan banyak
darah dan meningkatnya permeabilitas kapiler yang bisa menyebabkan menurunnya
oksigenasi. Ini biasanya terjadi pada fraktur.
2.
Komplikasi Dalam Waktu Lama
a.
Delayed Union: Delayed
Union merupakan kegagalan fraktur berkonsolidasi sesuai dengan waktu yang
dibutuhkan tulang untuk menyambung. Ini disebabkan karena penurunan supai darah
ke tulang.
b.
Nonunion: Nonunion merupakan kegagalan fraktur
berkkonsolidasi dan memproduksi sambungan yang lengkap, kuat, dan stabil
setelah 6-9 bulan. Nonunion ditandai dengan adanya pergerakan yang berlebih
pada sisi fraktur yang membentuk sendi palsu atau pseudoarthrosis. Ini juga
disebabkan karena aliran darah yang kurang.
c.
Malunion: Malunion merupakan penyembuhan tulang
ditandai dengan meningkatnya tingkat kekuatan dan perubahan bentuk
(deformitas). Malunion dilakukan dengan pembedahan dan reimobilisasi yang baik.
H.
PEMERIKSAAN PENUNJANG
1.
Foto Rontgen: Untuk mengetahui lokasi fraktur dan
garis fraktur secara langsung, mengetahui tempat dan type fraktur. Biasanya
diambil sebelum dan sesudah dilakukan operasi dan selama proses penyembuhan
secara periodik.
2.
Skor tulang tomography, skor C1, Mr1 : dapat digunakan
mengidentifikasi kerusakan jaringan lunak.
3.
Artelogram dicurigai bila ada kerusakan vaskuler
4.
Hitung darah lengkap HT mungkin meningkat (
hemokonsentrasi ) atau menrurun ( perdarahan bermakna pada sisi fraktur atau
organ jauh pada trauma multiple). Peningkatan jumlah SDP adalah respon stres
normal setelah trauma.
5.
Profil koagulasi perubahan dapat terjadi pada kehilangan
darah transfusi multiple atau cedera hati (Doenges, 1999).
I.
PENATALAKSANAAN
1.
Fraktur Reduction: Manipulasi atau penurunan tertutup,
manipulasi non bedah penyusunan kembali secara manual dari fragmen-fragmen
tulang terhadap posisi otonomi sebelumnya. Penurunan terbuka merupakan
perbaikan tulang terusan penjajaran insisi pembedahan, seringkali memasukkan
internal viksasi terhadap fraktur dengan kawat, sekrup peniti plates batang
intramedulasi, dan paku. Type lokasi fraktur tergantung umur klien. Peralatan
traksi :
a.
Traksi kulit biasanya untuk pengobatan jangka pendek
b.
Traksi otot atau pembedahan biasanya untuk periode
jangka panjang.
2.
Fraktur Immobilisasi
a.
Pembalutan (gips)
b.
Eksternal Fiksasi
c.
Internal Fiksasi
d.
Pemilihan Fraksi
3.
Fraksi terbuka
a.
Pembedahan debridement dan irigrasi
b.
Imunisasi tetanus
c. Terapi antibiotic prophylactic
d. Immobilisasi (Smeltzer, 2001)
J. PROSES PENYEMBUHAN LUKA
Tulang bisa beregenerasi sama seperti jaringan tubuh yang lain.
Fraktur merangsang tubuh untuk menyembuhkan tulang yang patah dengan jalan
membentuk tulang baru diantara ujung patahan tulang. Tulang baru dibentuk oleh
aktivitas sel-sel tulang. Ada lima stadium penyembuhan tulang, yaitu:
1. Stadium Satu-Pembentukan Hematoma: Pembuluh
darah robek dan terbentuk hematoma disekitar daerah fraktur. Sel-sel darah
membentuk fibrin guna melindungi tulang yang rusak dan sebagai tempat tumbuhnya
kapiler baru dan fibroblast. Stadium ini berlangsung 24 – 48 jam dan perdarahan
berhenti sama sekali.
2. Stadium Dua-Proliferasi Seluler: Pada stadium ini terjadi proliferasi dan differensiasi sel menjadi
fibro kartilago yang berasal dari periosteum,`endosteum, dan bone marrow yang
telah mengalami trauma. Sel-sel yang mengalami proliferasi ini terus masuk ke
dalam lapisan yang lebih dalam dan disanalah osteoblast beregenerasi dan
terjadi proses osteogenesis. Dalam beberapa hari terbentuklah tulang baru yang
menggabungkan kedua fragmen tulang yang patah. Fase ini berlangsung selama 8 jam setelah fraktur sampai selesai,
tergantung frakturnya.
3. Stadium Tiga-Pembentukan Kallus: Sel–sel
yang berkembang memiliki potensi yang kondrogenik dan osteogenik, bila
diberikan keadaan yang tepat, sel itu akan mulai membentuk tulang dan juga
kartilago. Populasi sel ini dipengaruhi oleh kegiatan osteoblast dan osteoklast
mulai berfungsi dengan mengabsorbsi sel-sel tulang yang mati. Massa sel yang tebal dengan tulang yang
imatur dan kartilago, membentuk kallus atau bebat pada permukaan endosteal
dan periosteal. Sementara tulang yang imatur (anyaman tulang ) menjadi lebih
padat sehingga gerakan pada tempat fraktur berkurang pada 4 minggu setelah fraktur menyatu.
4.
Stadium Empat-Konsolidasi: Bila aktivitas osteoclast dan osteoblast
berlanjut, anyaman tulang berubah menjadi lamellar. Sistem ini sekarang cukup kaku dan
memungkinkan osteoclast menerobos
melalui reruntuhan pada garis fraktur, dan tepat dibelakangnya osteoclast
mengisi celah-celah yang tersisa diantara fragmen dengan tulang yang baru. Ini
adalah proses yang lambat dan mungkin perlu beberapa bulan sebelum tulang kuat
untuk membawa beban yang normal.
5. Stadium
Lima-Remodelling: Fraktur telah
dijembatani oleh suatu manset tulang yang padat. Selama
beberapa bulan atau tahun, pengelasan kasar ini dibentuk ulang oleh proses
resorbsi dan pembentukan tulang yang terus-menerus. Lamellae yang lebih tebal
diletidakkan pada tempat yang tekanannya lebih tinggi, dinding yang tidak
dikehendaki dibuang, rongga sumsum dibentuk, dan akhirnya dibentuk struktur yang
mirip dengan normalnya.
ASUHAN KEPERAWATAN
A.
IDENTITAS PASIEN
B.
IDENTITAS PENANGGUNG JAWAB
C.
RIWAYAT KEPERAWATAN MASA LALU
Penyakit yang pernah diderita: Fraktur?
Kebiasaan buruk: kebut-kebutan?
Operasi: tulang?
D. RIWAYAT KEPERAWATAN SEKARANG
Keluhan utama: nyeri?
E. PENGKAJIAN PERPOLA KESEHATAN
1. Persepsi kesehatan dan pemeliharaan
kesehatan
Apakah klien tahu tentang
penyakitnya?
Apa yang dilakukan jika rasa
sakitnya timbul?
Apakah pasien tahu penyebab
dari rasa sakitnya?
Tanda dan gejala apa yang
sering muncul jika terjadi rasa sakit?
2. Nutrisi metabolik
Apakah klien merasa
mual/muntah?
Apakah klien mengalami
anoreksia?
Makan/minum: frekuensi, porsi,
jenis, voleme?
3. Eliminasi
Apakah BAB/BAK teratur, frekuensi,
warna, konsistensi, keluhan nyeri?
4. Aktivitas dan latihan
Apakah memerlukan bantuan saat beraktivitas (mandiri,
sebagian, total)?
Apakah pada saat beraktivitas sesak, palpitasi, kelemahan,
cepat lelah?
5. Tidur dan istirahat
Apakah tidur klien terganggu?
Berapa lama, kualitas tidur (siang siang dan/malam
?
Kebiasaan sebelum tidur?
6. Kognitif dan persepsi sensori
Apakah mengalami nyeri
(PQRST)?
Keluhan gangguan pancaindera?
7. Persepsi dan konsep diri
Bagaimana pandangan pasien dengan dirinya terkait
dengan penyakitnya?
8. Peran dan hubungan dengan sesama
Bagaimana hubungan dengan orang lain (teman, keluarga,
perawat, dan dokter)?
Apakah merasa pekerjaan terganggu, siapa yang
menggantikan?
9. Reproduksi dan seksualitas
Apakah ada gangguan hubungan seksual klien
(mestruasi teratur? Impotensi?)?
10. Mekanisme koping dan toleransi terhadap
stres
Bagaimana menghadapi masalah?
Apakah klien stres dengan penyakitnya?
Bagaimana klien mengatasinya?
Siapa yang biasa membantu mengatasi/mencari
solusi?
11. Nilai dan kepercayaan
Sebelum sakit
Bagaimana kebiasaan dalam menjalankan ajaran
Agama?
Saat sakit
Apakah ada tindakan medis yang bertentangan
kepercayaan?
Apakah penyakit yang dialami mengganggu dalam
menjalankan ajaran Agama yang dianut?
F. PEMERIKSAAN FISIK
- Keadaan umum :
- Kesadaran :
- Tanda-tanda vital :
- Status gizi :
- Pemeriksaan Head to toe
a.
Kulit,
rambut, dan kuku
1) Inspeksi warna kulit, jaringan parut, lesi
dan vaskularisasi
2) Inspeksi dan palpasi kuku tentang warna, bentuk, dan
catat adanya abnormalitas
3) Palasi kulit untuk mengetahui suhu,
turgor, tekstur (halus/kasar)edema, dan massa
b.
Kepala:
1)
Inspeksi
kesimetrisan muka, tengkorak, kulit kepala (lesi, massa)
2)
Palpasi
dengan cara merotasi dengan lembut ujung jari ke bawah dari tengah garis kepala
ke samping. Untuk mengetahui adanya bentuk kepala, pembengkakan, massa, dan
nyeri tekan, kekuatan akar rambut.
c.
Mata
1)
Inspeksi
kelopak mata, perhatikan bentuk dan kesimetrisannya
2)
Inspeksi
daerah orbital adanya edema, kemerahan, atau jaringan lunak dibawah bidang
orbital.
3)
Inspeksi
konjungtiva dan sklera dengan menarik/ membuka kelopak mata. Perhatikan warna,
edema, dan lesi.
4)
Inspeksi kornea (kejernihan dan tekstur kornea)
dengan berdiri disamping klien dengan menggunakan sinar
cahaya tidak langsung.
5)
Inspeksi
pupil terhadap sinar cahaya langsung dan tidak langsung. Amati kesimetrisan,
ukuran, bentuk, dan reflek terhadap cahaya (nervus okulomotorius)
6)
Inspeksi
iris terhadap bentuk dan warna
7)
Inspeksi
dan palpasi kelenjar lakrimal adanya pembengkakakn dan kemerahan.
8)
Uji
ketajaman penglihatan (visus), dengan menggunakan snellen card/jari tangan
pemeriksa. Pemeriksa berdiri 6 M dari pasien (nervus optikus).
9)
Uji
lapang pandang dengan pasien berdiri atau duduk 60 cm dari pemeriksa.
10) Uji gerakan mata pada delapan arah
pandangan dengan menggerakkan jari pemeriksa secara perlahan (nervus
okulomotorius, nervus trokhlearis, nervus abduscen)
d. Hidung
1)
Inspeksi
hidung eksterna dengan melihat bentuk, kesimetrisan, adanya deformitas atau
lesi, dan cairan yang keluar.
2)
Palpasi
lembut batang dan jaringan lunak hudung adanya nyeri, massa dan nyeri, massa
dan penyipangan bentuk, serta palpasi sinus-sinus hidung.
3)
Periksa
patensi neres dengan meletakkan jari di depan lubang hidung dan minta pasien
bernapas melalui hidung. Bandingkan antara neres kanan dan kiri, kaji kemampuan
pasien membau (nervus olfaktorius).
4)
Masukkan
spekulum hidung dengan minta pasien mengangkat kepala kebelakang. Dengan
bantuan penlight amati warna, lesi, cairan, massa, dan pembengkakan.
e.
Telinga
1)
Inspeksi kesimetrisan dan letak telinga
2)
Inspeksi
telinga luar, ukuran, bentuk, warna, dan adanya lesi.
3)
Palpasi
kartilago telinga untuk mengetahui jaringan lunak. Tekan tragus kedalam dan tulang telinga ke bawah
daun telinga (bila peradangan akan nyeri).
4)
Palpasi
tulang telinga (prosesus mastoideus)
5)
Tarik
daun teinga secara perlahan ke atas dan ke belakang. Pada anak-anak daun
telinga ditarik ke bawah, kemudian amati liang telinga adanya kotoran, serumen,
cairan, dan peradangan.
6)
Uji
fungsi pendengaran dengan menggunakan arloji, suara/ bisikan dan garpu tala
(tes Webber, Rinne, Swabacch). (nervus auditorius).
f.
Mulut dan faring
1)
Inspeksi
warna dan mukosa bibir, lesi, dan kelainan koninetal
2)
Minta
pasien membuka mulut, jika pasien tidak sadar bantu dengan sudup lidah. Inpeksi
keberihan jumlah, dan adanya caries.
3)
Minta
pasien buka mulut, inpeksi lidah akan kesimetrisan, warna, mukosa, lesi,
gerakan lidah (nervus hipoglosus)
4)
Inspeksi
faring terhadap warna, lesi, peradangan tonsil
5)
Melakukan
pemeriksaan pembedaan rasa pada ujung lidah (nervus fasialis)
6)
Meminta
pasien menelan dan membedakan rasa pada pangkal lidah (nervus glosofaringeal).
7)
Menguji
sensasi faring (berkata ”ah”). (nervus vagus).
g.
Leher
1)
Inspeksi
bentuk leher, kesimetrisan, warna kulit, adanya pembengkakakn, jaringan parut
atau massa (muskulus sternokleidomastoideus)
2)
Inspeksi gerakan leher ke kanan dan ke kiri
(nervus aksesorius)
3)
Inspeksi
kelenjar tiroid dengan minta pasien menelan dan amati gerakan kelenjar tiroid
pada takik suprasternal (normalnya tidak dapat dilihat)
4)
Palpasi
kelenjar limfe/kelenjar getah bening
5)
Palpasi kelenjar tiroid
h.
Thorak dan tulang belakang
1)
Inspeksi kelainan bentuk thorak
(barrel chest, pigeon chest, funnel chest).
2)
Inspeksi kelainan bentuk tulang
belakang (skoliasis, kifosis, lordosis).
3)
Palpasi adanya krepitus pada kosta
4)
Khusus pasien wanita dilakukan
pemeriksaan inspeksi payudara: bentuk, ukuran.
i.
Paru posterior, lateral, anterior
1)
Inspeksi
kesimetrisan paru
2)
Palpasi
(taktil fremitus) dengan meminta pasien menebutkan angka atau huruf yang
bergetar (contoh 777). Bandingkan paru kanan dan kiri.
3)
Palpasi
pengembangan paru dengan meletakkankedua ibu jari tangan ke prosesus xifoideus
dan minta pasien bernapas panjang. Ukur pergeseran kedua ibu jari.
4)
Perkusi
dari puncak paru ke bawah (supraskapularis/3-4 jari dari pundak sampai dengan
torakal 10). Catat suara perkusi:
sonor/hipersonor/redup.
5)
Auskultasi bunyi paru saat
inspirasi dan akspirasi (vesikuler, bronhovesikuler, bronchial, tracheal; suara
abnormal: whezzing, ronchi, krekles.
j.
Jantung dan pembuluh darah
1)
Inspeksi titik impuls maksimal, denyutan
apical.
2)
Palpasi area aorta pada
interkosta ke-2 kanan, pulmonal pada interkosta ke-2 kiri, dan pindah jari-jari
ke interkosta 3, dan 4 kiri daerah trikuspidalis, dan mitral pada interkosta 5
kiri. Kemudian pindah jari dari mitral 5-7 cm ke garis midklavikula kiri
(denyut apkal).
3)
Perkusi untuk mengetahui batas
jantung (atas-bawah, kanan-kiri).
4)
Auskultasi bunyi jantung I dan
II pada 4 titik (tiap katup jantung), dan adanya bunyi jantung tambahan.
5)
Periksa
vaskularisasi perifer dengan meraba kekuatan denyut nadi.
k.
Abdomen
1)
Inspeksi
dari depan dan samping pasien (adanya pembesaran, datar, cekung, kebersihan
umbilikus)
2)
Auskultasi
4 kuadran (peristaltik usus diukur dalam 1 menit, bising usus)
3)
Palpasi: epigastrium, lien, hepar, ginjal, dan
suprapubik.
4)
Perkusi:
4 kuadran (timpani, hipertimpani, pekak)
5)
Melakukan pemeriksaan turgor kulit abdomen
6)
Mengukur lingkar perut
l.
Genitourinari
1)
Inspeksi
anus (kebersihan, lesi,massa,perdarahan) dan lakukan tindakan rectal touche
(khusus laki-laki untuk mengetahui pembesaran prostat).
2)
Inspeksi
alat kelamin/genitalia wanita: kebersihan, lesi,massa, keputihan, perdarahan,
ciran, bau.
3)
Inspeksi
alat kelamin/genitalia pria: kebersihan, lesi, massa, cairan, bau, pertumbuhan
rambut , bentuk dan ukuran penis, keabnormalan prepusium dan gland penis.
4)
Palpasi
skrotum dan testis sudah turun atau belum
m. Ekstremitas
1)
Inspeksi
ekstremitas atas dan bawah: kesimetrisan, lesi, massa
2)
Palpasi:
tonus otot, kekuatan otot
3)
Kaji
sirkulasi: akral hangat/dingin, warna, capillary reffil time, danedema
4)
Kaji kemampuan pergerakan sendi
5)
Kaji reflek fisiologis: bisep, trisep, patela, arcilles
6)
Kaji reflek patologis: reflek plantar
(babinsky)
G. PEMERIKSAAN PENUNJANG
- Foto Rontgen: Untuk mengetahui lokasi fraktur dan garis fraktur secara langsung, mengetahui tempat dan type fraktur. Biasanya diambil sebelum dan sesudah dilakukan operasi dan selama proses penyembuhan secara periodik.
- Skor tulang tomography, skor C1, Mr1 : dapat digunakan mengidentifikasi kerusakan jaringan lunak.
- Artelogram dicurigai bila ada kerusakan vaskuler
- Hitung darah lengkap HT mungkin meningkat ( hemokonsentrasi ) atau menrurun ( perdarahan bermakna pada sisi fraktur atau organ jauh pada trauma multiple). Peningkatan jumlah SDP adalah respon stres normal setelah trauma.
- Profil koagulasi perubahan dapat terjadi pada kehilangan darah transfusi multiple atau cedera hati (Doenges, 1999).
6. TERAPI
Terapi yang didapat:
nama obat, dosis, waktu, rute, indikasi?
H. DIAGNOSA KEPERAWATAN DAN INTERVENSI
- Perfusi jaringan serebral/perifer tidak efektik berhubungan dengan aliran arteri terhambat.
Tujuan: Perpusi jaringan serebral teratasi setelah
dilakukan tindakan keperawatan selama 1x24jam dengan kriteria hasil:
§ Pasien tidak mengeluh pusing
§ Pasien tidak mengeluh sesak napas
§ Pernapasan 12-21x/mnt
§ Tekanan darah 120-129/80-84mmHg
§ Nadi 60-100x/mnt
§ CRT: <3 detik
Intervensi:
1) Ukur tanda-tanda vital: tekanan darah,
nadi, pernapasan, suhu, saturasi
R/mengetahui keadaan pasien
2) Monitor capillary refill time
R/mengetahui status keadaan pasien
3) Monitor kemampuan aktivitas pasien
R/mengetahui
kemampuan pasien
4) Anjurkan untuk bed rest
R/mempercepat pemulihan kondisi
5) Beri posisi semi fowler
R/memenuhi kebutuhan oksigen
6) Bantu aktivitas klien secara bertahap
R/mengurangi beban kerja pasien
7) Cegah fleksi tungkai
R/menghindari penurunan staus
kesadaran pasien
8) Beri cukup nutrisi sesuai dengan diet
R/mempercepat pemulihan kondisi
9) Kolaborasi/lanjutkan terapi oksigen
R/mencukupi kebutuhan oksigen
10) Kolaborasi/lanjutkan terapi transfusi
R/mempercepat pemulihan kondisi
pasien
11) Kolaborasi/lanjutkan pemberian obat; nama,
dosis, waktu, cara, indikasi
R/mempercepat proses
penyembuhan
2.
Nyeri
akut berhubungan dengan agen injuri biologis, fisik.
Tujuan: Nyeri akut teratasi setelah dilakukan tindakan keperawatan selama
1x24jam dengan kriteria hasil:
§ Pasien tidak mengeluh nyeri
§ Pasein tidak mengeluh sesak
§ Pernapasan 12-21x/mnt
§ Tekanan darah 120-129/80-84mmHg
§ Nadi 60-100x/mnt
Intervensi:
1)
Ukur
tanda-tanda vital: tekanan darah, nadi, pernapasan, suhu, saturasi
R/mengetahui keadaan pasien
2)
Monitor
derajat dan kualitas nyeri (PQRST)?
R/mengetahui rasa nyeri yang dirasakan
3)
Ajarkan
teknik distraksi/relaksasi/napas dalam
R/mengurangi rasa nyeri
4)
Beri
posisi nyaman
R/untuk mengurangi rasa nyeri
5)
Beri
posisi semifowler
R/memenuhi kebutuhan oksigen
6)
Libatkan
keluarga dalam pemenuhan kebutuhan pasien
R/memenuhi kebutuhan pasien
7)
Anjurkan
untuk cukup istirahat
R/mempercepat proses penyembuhan
8)
Kolaborasi/lanjutkan
pemberian analgetik; nama, dosis, waktu, cara, indikasi
R/mengurangi rasa nyeri
3.
Hipertermia
berhubungan dengan penyakit.
Tujuan: Hipertermia teratasi setelah dilakukan tindakan keperawatan selama
1x24 jam dengan kriteria hasil:
§
Suhu: 36-37°C/axila
§ Pernapasan 12-21x/mnt
§ Tekanan darah 120-129/80-84mmHg
§
Nadi
60-100x/mnt
Intervensi:
1)
Ukur
tanda-tanda vital: tekanan darah, nadi, pernapasan, suhu, saturasi
R/mengetahui keadaan klien
2)
Anjurkan
untuk banyak minum ± 2 L/hari
R/memenuhi kebutuhan cairan
3)
Anjurkan
untuk cukup istirahat
R/mempercepat pemulihan kondisi
4)
Anjurkan
untuk menggunakan pakaian yang tipis
R/ mengurangi rasa panas
5)
Libatkan
keluarga dalam pemenuhan kebutuhan pasien
R/mencukupi kebutuhan pasien
6)
Beri
kompres hangat
R/vasodilatasi pembuluh darah
7)
Kolaborasi/lanjutkan
pemberian therapi antipiretik; nama, dosis, waktu, cara, indikasi
R/mempercepat penyembuhan
4. Kurang pengetahuan berhubungan dengan
keterbatasan paparan, tidak familiar dengan sumber informasi.
Tujuan: Pengetahuan pasien bertambah setelah dilakukan tindakan keperawatan
selama 1x45 menit dengan kriteria hasil:
§ Pasien bisa menjelaskan pengertian
§ Bisa menyebutkan penyebab
§ Bisa menyebutkan tanda dan gejala
§ Bisa menyebutkan perawatan
§ Bisa menyebutkan pencegahan
Intervensi:
1)
Kontrak
waktu dengan pasien
R/menetapkan waktu untuk pendidikan kesehatan
2)
Berikan
pendidikan kesehatan
R/meningkatkan pengetahuan pasien
3)
Evaluasi
pengetahuan pasien
R/mengetahui keberhasilan pendidikan kesehatan
4)
Anjurkan
kepada klien untuk melakukan apa yang telah disampaikan dalam pendidikan kesehatan
R/mengingatkan kembali pada pasien
5.
Pola
napas tidak efektif berhubungan dengan hiperventilasi, nyeri, cemas, kelelahan
otot pernapasan, defornitas dinding dada.
Tujuan: pola napas tidak efektif teratasi setelah dilakukan tindakan
keperawatan selama 1x24jam dengan kriteria hasil:
§ Pasien tidak mengeluh pusing
§ Pasien tidak mengeluh sesak napas
§
Pernapasan 12-21x/mnt
§
Tekanan darah 120-129/80-84mmHg
§
Nadi
60-100x/mnt
§
CRT:
<3 detik
Intervensi:
1)
Ukur
tanda-tanda vital: Tekanan darah, pernapasan, suhu, nadi.
R/mengetahui keadaan pasien
2)
Monitor
kemampuan aktivitas pasien
R/mengetahui kemampuan pasien
3)
Anjurkan
untuk bedrest
R/mempercepat pemulihan
kondisi
4)
Beri
posisi semifowler
R/mencukupi kebutuhan
oksigen
Bantu aktivitas pasien
secara bertahap
R/mengurangi beban kerja pasien
5)
Beri
cukup nutrisi sesuai dengan diet
R/mempercepat pemulihan
kondisi
6)
Kolaborasi/lanjutkan
terapi oksigen
R/mencukupi kebutuhan
oksigen
6.
Intoleransi
aktivitas berhubungan dengan ketidakkeimbangan suplai dan kebutuhan oksigen.
Tujuan: Intoleransi aktivitas teratasi setelah
dilakukan tindakan keperawatan selama 1x24jam dengan kriteria hasil:
§
Pasien
tidak mengeluh lemas
§ Pasien
tidak mengeluh pusing
§ Pasien
tidak mengeluh sesak napas
§
Pernapasan 12-21x/mnt
§
Tekanan darah 120-129/80-84mmHg
§
Nadi
60-100x/mnt
§
CRT: <3 detik
Intervensi:
1)
Ukur
tanda-tanda vital: Tekanan darah, pernapasan, suhu, nadi.
R/mengetahui keadaan pasien
2)
Monitor kemampuan aktivitas pasien
R/mengetahui kemampuan pasien
3)
Anjurkan untuk cukup istirahat
R/mempercepat pemulihan
kondisi
4)
Beri posisi semi fowler
R/memenuhi kebutuhan
oksigen
5)
Libatkan
keluarga dalam pemenuhan kebutuhan pasien
R/mencukupi kebutuhan pasien
6)
Bantu
aktivitas pasien secara bertahap
R/mengurangi bebar kerja pasien
7)
Beri
cukup nutrisi sesuai dengan diet
R/mempercepat pemulihan
kondisi
8)
Kolaborasi/lanjutkan terapi oksigen
R/mencukupi kebutuhan oksigen
9)
Kolaborasi/lanjutkan pemberian obat; nama, dosis,
waktu, cara, rute
R/mempercepat penyembuhan
7.
Resiko
infeksi berhubungan dengan pertahanan primer tidak adekuat, prosedur invasif, pertahanan
sekunder tidak adekuat.
Tujuan: Pasien tidak mengalami infeksi setelah dilakuakan tindakan
keperawatan selama 2x24jam dengan kriteria hasil:
§
Daerah
tusukan infus tidak ada tanda peradangan
§
Hasil
laboratorium darah normal(Leukosit, Hb)
Intervensi:
1)
Monitor
tanda-tanda peradangan
R/untuk
melihat tanda-tanda peradangan
2)
Monitor
pemeriksaan Laboratorium darah
R/untuk melihat kandungan darah
3)
Cuci tangan sebelum dan sesudah melakukan
tindakan
R/untuk menghindari inos
4)
Anjurkan untuk bed rest
R/mempercepat pemulihan kondisi
5)
Batasi pengunjung
R/untuk mencegah inos
6)
Rawat luka setiap hari dwengan teknik steril
R/mencegah infeksi
7)
Beri nutrisi tinggi zat besi, vitamin C
R/untuk membantu proses
penyembuhan luka
8)
Kolaborasi/lanjutkan pemberian obat antibiotik ;
nama, dosis, waktu, cara
R/mempercepat penyembuhan
8.
Resiko
defisit volume cairan berhubungan dengan kehilangan volume cairan melalui rute
normal (diare), abnormal (perdarahan).
Tujuan: Resiko defisit volume cairan teratasi setelah dilakukan tindakan
keperawatan selama 1x24jam dengan kriteria hasil:
BB dalam batas normal
§
Tekanan
darah 120-129/80-84mmHg
§
Nadi
60-100x/mnt
§
Suhu: 36-37°C/axila
§
Finger print
<3 detik
§
BAK 3-5x/hari
§
Tidak ada
perdarahan
Intevensi:
1) Ukur tanda-tanda vital: tekanan darah,
nadi, pernapasan, suhu, saturasi
R/mengetahui keadaan pasien
2) Anjurkan untuk banyak minum ± 2 L/hari
R/memenuhi kebutuhan cairan
3) Hitung
balance cairan
R/mengetahui klebihan dan kekurang cairan
4) Anjurkan untuk bed rest
R/mempercepat pemulihan kondisi
5) Kolaborasi/lanjutkan pemberian terapi
elektrolit; nama, dosis, waktu, cara, indikasi
R/mempercepat penyembuhan
6) Kolaborasi/lanjutkan program therapi
transfusi
R/mempercepat pemulihan kesehatan pasien
DAFTAR PUSTAKA
Carpenitto,
Lynda Juall. (2000). Buku Saku Diagnosa Keperawatan. Alih bahasa : Monica Ester, Edisi 8,
Jakarta: EGC
Doengoes, Marilynn E. (1999). Rencana Asuhan Keperawatan : Pedoman untuk
perencanaan Keperawatan dan masalah kolaboratif. Alih Bahasa : I Made Kanosa,
Edisi III, Jakarta:
EGC
Hinchliff, Sue. (1996). Kamus Keperawatan. Edisi; 17. Jakarta: EGC
Price, Sylvia A dan Lorraine M
Wilson. 1995. Patofisiologi: CONSEP
klinis proses-proses penyakit. Jakarta:
EGC
Sudart dan Burnner, (1996). Keperawatan Medikal-Bedah. Edisi 8. Vol 3,
Jakarta: EGC
Nanda. 2005. Definisi dan klasifikasi,
Jakarta: Prima Medika

Tidak ada komentar:
Posting Komentar